子宮内膜症とは
子宮内膜症とは、子宮内で月経をおこす部位である子宮内膜に病気があるのではなく、子宮内膜やそれに類似した組織が子宮外で発生し、増殖する厄介な病気です。
子宮内膜症は20~30代で最も発症しやすく、女性のうち、10人に1人の割合で罹患するといわれている病気です。女性ホルモンが影響していて、それにより、病気が進行していきます。
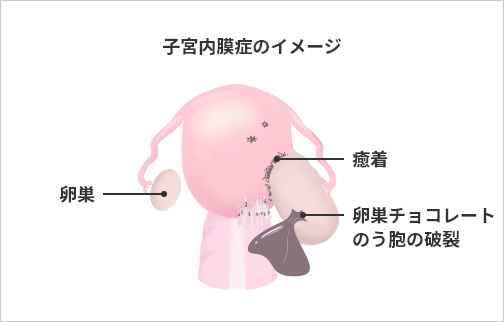
子宮内膜症のできやすい場所は、卵巣(チョコレート嚢胞)、子宮周辺の腹膜表面(ダグラス窩、仙骨子宮靭帯、膀胱子宮窩など)があります。
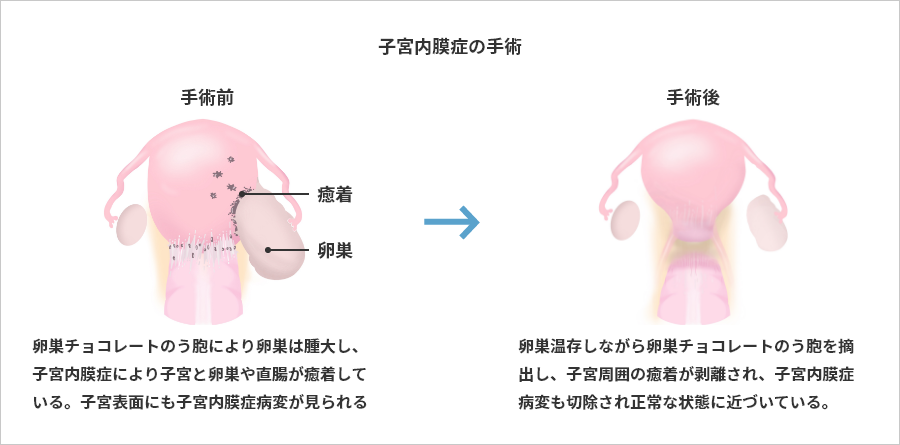
卵巣にできるチョコレート嚢胞は徐々に大きくなるとともに、周辺臓器との癒着も強くなりやすく、大きくなったチョコレート嚢胞が破裂してしまうこともあります。
腹膜表面にできた子宮内膜症が腹膜奥へ深く増殖すると、深部子宮内膜症と呼ばれ、強い癒着とともにさまざまな症状が出ます。
まれに腸管、膣、尿管、膀胱などにも子宮内膜症が発生することもあります。
また、子宮筋層内に子宮内膜症のような組織ができることを子宮腺筋症といいます。
子宮内膜症と似ていますが異なる部分もあり、別のものとして扱われています。
子宮腺筋症は少しずつ子宮の筋層が厚くなり、子宮筋腫との診断が難しいこともあります。
症状について
子宮内膜症は慢性的な炎症をおこす病気であり、症状としては、月経中の痛み(月経困難症)、月経時以外の痛み(慢性骨盤痛)、不妊といったものがあります。
-
1
月経困難症
月経中の腰痛や下腹部痛のほか、排便痛や排尿痛が出ることもあります。
一般的な鎮痛剤で対応できないことも多く、追加の治療が必要になることもあります。 -
2
慢性骨盤痛
月経時以外の腰痛、下腹部痛のほか、性交痛や生活の質(QOL)を低下させるような痛みが生じます。
重症な子宮内膜症の患者さまに多い症状です。 -
3
不妊症
不妊症の女性の約3割は、子宮内膜症を合併しているといわれています。
子宮内膜症は癒着を引き起こすため、卵管や卵巣の癒着によって不妊症になる可能性もあります。
また、子宮内膜症そのものから発生する炎症物質も不妊の原因の一部と考えられています。
子宮腺筋症の場合には、月経困難症の他、過多月経による貧血がみられることもあります。
チョコレート嚢胞は、まれにがん化することもあるため、とくに40歳以上の患者さまの場合、慎重に対応する必要があります。
また、チョコレート嚢胞が破裂してしまうと、立っていられないくらいの強い痛みが急激に起こり、緊急手術を要することもあります。
診断に用いる検査
痛みの程度や持続、月経との関連など問診が重要となるため、受診時には普段の症状についてメモを取っておきましょう。
超音波検査では、チョコレート嚢胞の大きさや状態を調べることができます。
MRI検査ではより詳細な骨盤内の状態が分かりますが、腹膜にある小さい子宮内膜症は手術でないと診断できないため、早期の子宮内膜症は画像検査でも発見できないことが多いです。
血液検査では「CA-125」という腫瘍マーカーが、子宮内膜症・子宮腺筋症の1つの目安となります。
治療法の実際
子宮内膜症の治療は、薬物療法か手術療法となります。
ただし、手術をしても再発のリスクがあるため、閉経までどのように子宮内膜症と付き合っていくかが大切です。
当院では、患者さま一人ひとりの症状、年齢、病状、妊娠のご希望などに配慮しつつ、最善の治療を個別にご提案させていただきます。
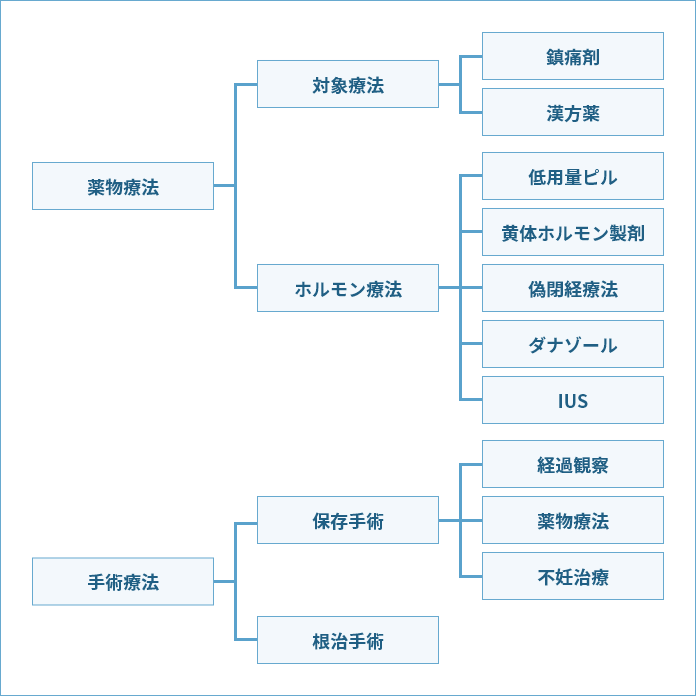
薬物療法
痛みに対してはまず、鎮痛剤を使用し、時には漢方を用いることもあります。
低用量ピル(低用量エストロゲン・プロゲスチン配合剤:LEP)は長期にわたって使用でき、排卵を抑えることで黄体ホルモンが減り、月経痛を改善させます。また、子宮内膜症の進行を遅らせる作用もあります。
黄体ホルモン製剤(ジエノゲスト)は、排卵や女性ホルモンの上昇を抑え、月経痛や骨盤痛を緩和する効果や子宮内膜症への直接効果もあり、長期に使用できます。
偽閉経療法やダナゾールは女性ホルモンを減少させて閉経した状態にするもので、4~6ヶ月以内の短期使用となります。
IUSは黄体ホルモンを子宮の中に持続して放出するもので、子宮内に装着して使用します。過多月経や月経困難症に有効ですが、子宮腺筋症の状態によっては、自然に脱落してしまうことがあります。最長5年間装着し続けることができます。
薬物療法の選択肢は広く、それぞれのメリット・デメリットを考慮したうえで処方を検討します。
低用量ピルやジエノゲストは長期的に使用でき、温存手術後の再発予防として用いられることも多いです。
手術療法
手術療法は温存手術と根治手術があります。
当院は、腹腔鏡手術でできる限り低侵襲且つ安全に配慮した手術を行っています。
お腹の4ヶ所に5~10mmほどのきずをつけて、腹腔鏡や器具を挿入し、病変部へアプローチします。
腹腔鏡手術は創部が小さく、痛みも少ないため、早期社会復帰も可能となるなど、さまざまなメリットがあります。
また、骨盤の奥深くまで高精細のカメラを挿入できるため、病変部を拡大して確認でき、細かい手術が可能となります。開腹手術と比較して術後の再癒着も軽減させることができます。
| 手術方法 | 詳細 |
|---|---|
| 温存手術 | 将来の妊娠のために、子宮や卵巣を温存する手術方法です。 手術ではできる限りの子宮内膜症を摘出しますが、痛みの程度や妊娠のご希望の有無によって、個別に対応していきます。 術後、再発する可能性もありますので、妊活していない時期などでホルモン療法をおすすめすることもあります。 |
| 根治手術 | 子宮または付属器(卵巣・卵管)を全摘し、再発をできる限り予防する手術です。 全ての症例で子宮と両側の付属器を摘出するわけではなく、正常な部分は温存することも可能です。 子宮内膜症の手術は、患者さまの症状と病状、ご希望により治療方法を模索していくことになります。 付属器の片方などを温存した場合には、術後、再発予防のためのホルモン療法をおすすめすることもあります。 |
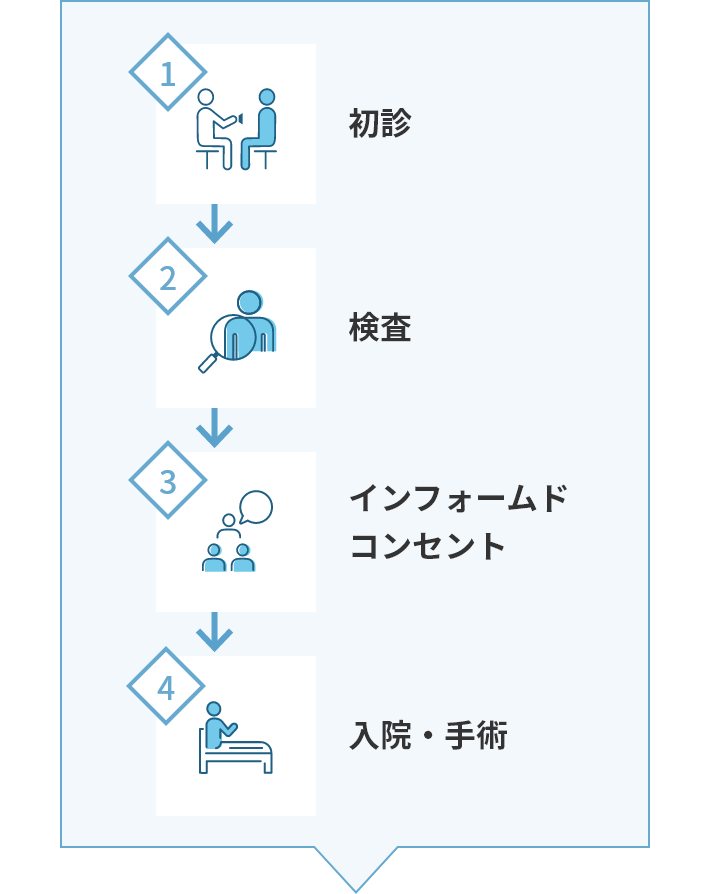
手術までの流れ
-
- 初診
-
初診時には一般的に超音波検査を用いて骨盤内の状態を確認します。
良性疾患のため、患者さまの症状やご希望に合わせて、治療法をご提案させていただきます。
手術療法が必要となった場合は、手術日を決定します。
月経周期の調整は必要なく、手術日と月経が重なっても問題なく手術は行えます。
-
- 検査
-
必要に応じて、MRI検査を行うことがあります。他医療機関で検査を行っている場合には画像データをご持参ください。
また、麻酔をかける上で必要となる血液検査、胸部レントゲン検査、心電図検査なども行います。(初診日に手術日が決まった場合、これらの検査も同日に実施することが可能です。)
-
- インフォームドコンセント
-
手術に関して、じっくり時間をかけてご説明いたします。
ご希望があれば、ご家族やパートナーの方に同席していただくことも可能です。
手術について不明な点やご不安な点がありましたら、その都度ご質問ください。
また、その後、麻酔科専門医による全身麻酔の説明もあります。
-
- 入院・手術
-
手術当日にご来院いただきます。
お付き添いの方がいらっしゃる場合は、手術終了後の医師の説明までお待ちいただくことになります。術後の説明の後、患者さまと面会可能となります。
手術時間は状況にもよりますが、約1~2時間程度となります。
入院期間は、病状により3泊4日もしくは4泊5日となります。

入院スケジュール
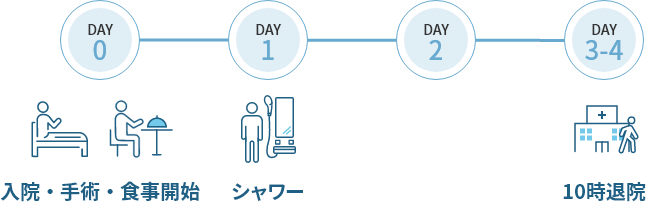
手術後の回復力を高める入院生活
- 手術前処置はありません。
- 下剤・浣腸・術前点滴の使用を控え、ストレスフリーで歩いて手術室に入室します。

- 手術後の痛みと吐き気の軽減に努めています。
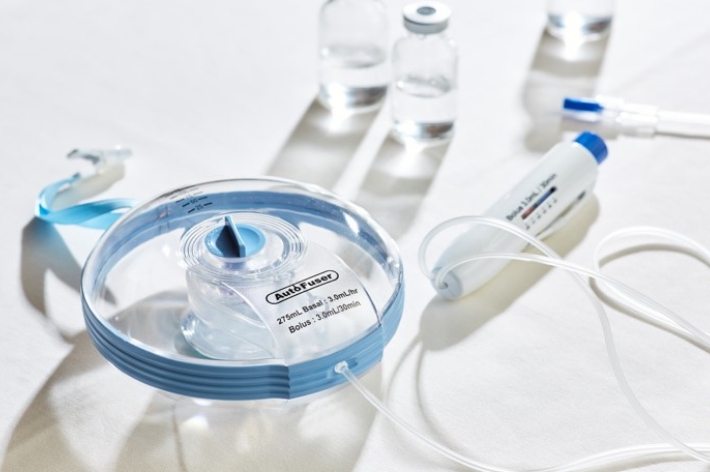
- 持続硬膜外麻酔(写真)を使用した疼痛管理と国際的ガイドライン推奨の薬による嘔気対策を実施しています。
- 手術当日から食事を開始します。
-
夕食から経口摂取が可能となります。
入院中はフランス料理の巨匠 三國清三シェフ監修の院内レストラン「ミクニマンスール」で調理した食事を自室にてお召し上がりいただけます。

- 手術翌日からシャワー浴ができます。
- シャワー・トイレ付きの個室で、普段と変わらない生活に向けて全身の回復を促します。

手術費用について(概算)
健康保険の適用となります。3割負担の場合のおおよその目安です。
160,000~180,000円
-
※高額療養費制度の対象となります。所得によって決められた自己負担限度額を超えた分が払い戻されます。加入している健康保険証の発行元に事前申請を行い、交付された「限度額認定証」を退院までにご提出いただくと、医療費請求額を自己負担限度額までの金額にとどめることができ、医療費の窓口負担を抑えることができます。
-
※差額室をご利用の場合は別途となります。
