糖尿病とは
糖尿病には2型と1型糖尿病があり、糖尿病の大部分は2型糖尿病です。2型糖尿病は肥満、運動不足といった生活習慣の変化と遺伝的な素因が組み合わさって発症します。1型糖尿病は糖尿病全体の5%以下と考えられており、インスリンを分泌する膵臓の細胞(膵β細胞)が自己免疫の機序で壊されて発症します。
糖尿病が引き起こす病気
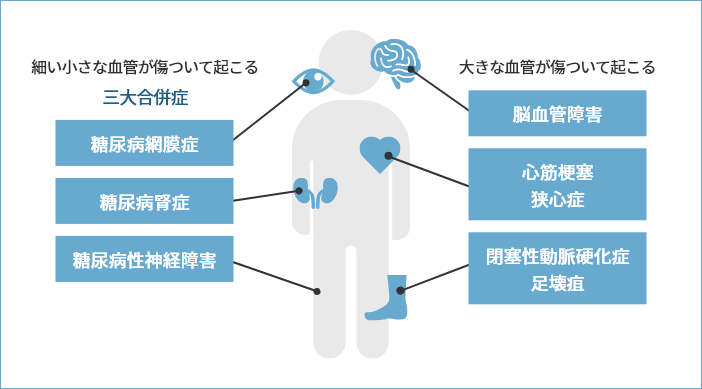
糖尿病はほとんど症状のない病気ですが、血糖値が高い状態が続くと、細い小さな血管が傷ついた結果生じる眼の障害(網膜症)、腎臓の障害(腎症)、神経の障害(神経障害)と、大きな血管が傷ついた結果生じる脳の血管障害(脳卒中)、心臓の血管障害(心筋梗塞・狭心症)、足の血管障害(閉塞性動脈硬化症・足壊疽)が起こります。
眼の合併症(糖尿病網膜症)
高血糖状態が長期間持続することで、眼の網膜が血流異常などで障害され、眼底出血を起こすことがあります。早期に発見されれば良好な血糖コントロールにより、網膜症は改善しますが、進行するとレーザー治療が行われます。また、定期的な眼科受診が必要となります。
腎臓の合併症(糖尿病腎症)
高血糖状態が長期間持続することで、腎臓の糸球体に障害が生じます。腎障害が進行すると、尿中にタンパクが出現し、高血圧や足のむくみなどの症状が出現します。尿タンパクが微量な段階では良好な血糖コントロールにより、腎症は改善しますが、進行すると血糖コントロールでもその進行を抑えきれなくなり、腎不全から尿毒症となり、人工透析が必要になります。
神経障害の合併症(糖尿病性神経障害)
高血糖状態が長期間持続することで、神経細胞への血流が悪くなり、感覚や運動神経、自律神経の細胞が障害され、神経障害が発症します。感覚神経障害の症状は、足先から出現し、足裏のびりびりとする異常感覚などが生じます。自律神経障害の症状は、下痢・便秘、排尿障害、起立性低血圧などがあります。
その他かかりやすい病気
動脈硬化は糖尿病に特有というわけではありませんが、糖尿病に高血圧、脂質異常症が合併するとさらに進行が早まります。そのため、血糖コントロールだけでなく、血圧、脂質のコントロールが必要となります。また、糖尿病では歯周病、骨折、認知症、癌が発症する危険性も高まるため、定期的にこれらのチェックを受けることが必要です。
糖尿病の原因
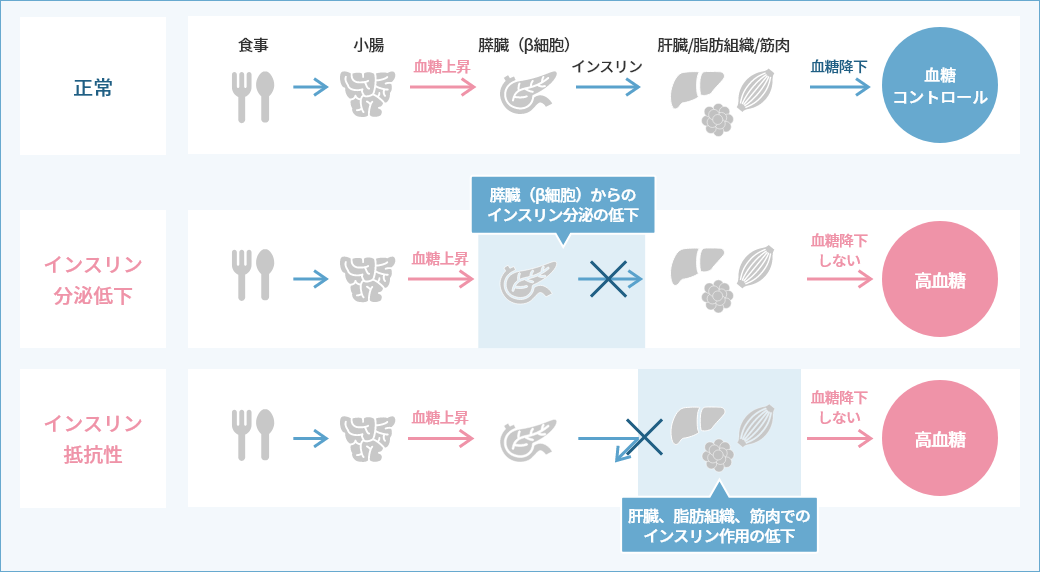
正常の状態では、食事をして血液中のブドウ糖(血糖)が上昇すれば膵臓からインスリンが分泌されます。インスリンは肝臓、筋肉、脂肪組織に作用し、血液中のブドウ糖を取り込み、血糖値を一定の範囲におさめる働きがあります。2型糖尿病の原因としては、インスリン分泌低下(膵臓で十分なインスリンを作れない状態)とインスリン抵抗性(インスリンの効果を発揮できない状態)のふたつの要因がその発症に大きく関係します。
診断に用いる検査
診断は血液検査で行われます。血液検査では血糖値やHbA1c(ヘモグロビンA1c)値を調べるほか、インスリンの分泌能力などを評価することも可能です。また、1型糖尿病が疑われる場合は、抗GAD抗体の有無を調べる検査も行われます。
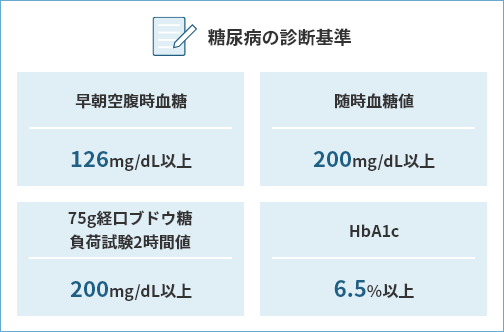
- 1早朝空腹時血糖値
-
血糖値とは血液中に含まれるブドウ糖(グルコース)の濃度のことで、空腹時血糖値は10時間以上食事をとらずに、空腹の状態で測定した血糖値のことです。
- 2HbA1c
-
過去1~2ヶ月の血糖コントロール状況を反映し、当日の食事や運動など短期間の血糖値の影響を受けません。
- 3ブドウ糖負荷試験(必要時)
-
血糖値とHbA1cで糖尿病の診断ができないときに行います。空腹の状態で、75gのブドウ糖が含まれた飲料水を飲んでいただき、診断します。
治療法の実際
肥満や運動不足が血糖コントロールに大きく影響しているため、まずは食事内容や運動の状況を再評価する必要があります。適切な食事内容や運動を行っているにもかかわらず、血糖コントロールが改善しない場合は薬物療法が追加となります。ご高齢の患者さまの場合は、認知機能や合併症の状況をみながら目標とする血糖コントロールを決めていきます。
内科的治療
食事療法
個人の体格、肥満の有無、活動度などを考慮し、目標とする1日の摂取エネルギーを決定します。管理栄養士の指導により、バランスよく栄養素を摂取するようにしていきます。また、糖尿病腎症を合併した場合はタンパク質の摂取量を制限していく必要があります。
運動療法
個人の基礎体力、年齢、体重などに応じた運動の種類を決定していきます。継続していくことが最も重要で、毎日できる歩行などが推奨されています。膝が悪い方は水中での歩行が膝にかかる負担が少なく、有効です。
薬物療法
様々な内服薬が使用可能です。体重を増やしにくい、低血糖を起こしにくい薬剤から使用していきます。
糖尿病発症早期の場合は1剤で良好な血糖コントロールが得られることが多いですが、罹病期間が長くなるほど、インスリンの分泌が低下していることがあり、複数の内服薬を組み合わせて治療を行います。複数の内服薬でコントロールがうまくいかない場合では注射薬が選択されますが、1週間に1回で可能なものから毎日注射が必要なインスリン注射まで患者さまの病状やライフスタイルに合わせて選択していきます。

外科的治療
高度な肥満(体格指数、BMIが35kg/m2以上)を合併した糖尿病ではインスリン抵抗性が強いため、糖尿病の内服薬やインスリン注射では良好な血糖コントロールが得られないことがあります。そのような場合は減量手術によってインスリン注射や糖尿病薬の内服も不要となり、良好な血糖コントロールを達成できることがあります。当院では減量・糖尿病外科と密接に連携し、治療にあたります。
こんなときは、お気軽にご相談ください
-
1
肥満症による糖尿病の方で、
血糖コントロールで悩んでいるとき生活習慣の改善や適切な糖尿病薬の選択で減量がうまくいく場合があり、治療方針について丁寧に説明いたします。
-
2
健診で血糖値異常を指摘されたとき
糖尿病を早期発見することで、合併症を予防することができます。また、境界型(糖尿病予備群)の診断になった場合、糖尿病への移行を阻止できる場合があります。
